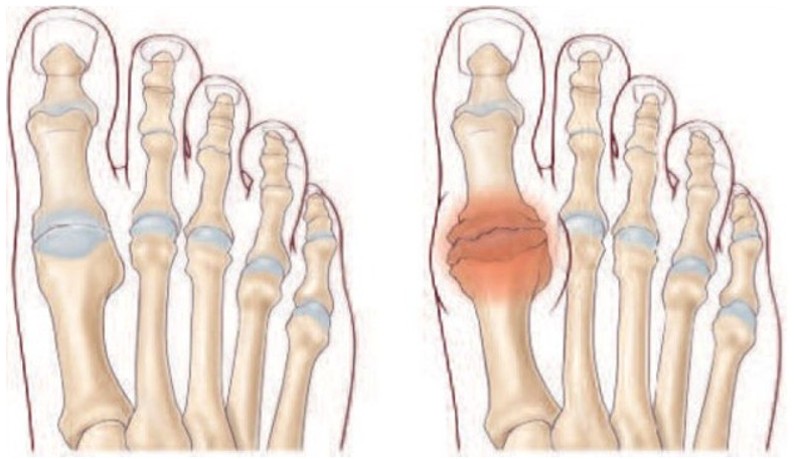
Hallux rigidus
L’hallux rigidus est le nom spécifique de l’arthrose du gros orteil. Cette arthrose correspond à l’usure du cartilage entre le métatarsien et la phalange à la base du gros orteil. Cette usure progressive entraîne le frottement « os sur os » des surfaces articulaires, produisant ainsi des excroissances osseuses périphériques (« ostéophytes » ou « becs de perroquets ») déformant les articulations. La mobilité diminue progressivement, l’orteil s’enraidit et devient douloureux. L’orteil reste bien droit (contrairement à l’hallux valgus) mais les difficultés à la marche et au chaussage se font sentir.
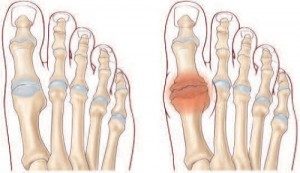
- Le diagnostic
Le diagnostic est clinique sur une articulation métatarso-phalangienne déformée par des ostéophytes péri-articulaires et des mobilités limitées et douloureuses.
Les radiographies du pied en charge confirment le diagnostic.
D’autres examens comme une IRM, un scanner, une scintigraphie peuvent également être demandés en complément.
Les traitements médicaux (non chirurgicaux)
Antidouleur ou anti-inflammatoires, pour soigner les douleurs.
Kinésithérapie, en début d’évolution, pour garder une souplesse de l’articulation.
Injections intra-articulaires.
Semelle orthopédique ou l’adaptation d’un chaussage plus large et à semelle rigide.
- Le traitement chirurgical
Il est proposé après échec des traitements médicaux ou d’emblée en fonction de votre évolution.
Parfois, Un « Nettoyage articulaire » permet de préserver les mobilités articulaires : il consiste à enlever les ostéophytes gênant péri-articulaires (« arthrolyse ») pour redonner un peu de mobilités et diminuer le conflit au chaussage.
Dans d’autres cas, Il faudra réaliser un « blocage » définitif de l’articulation arthrosique : l’arthrodèse métatarso-phalangienne. La déformation articulaire est ainsi corrigée de manière efficace et durable ; la douleur disparaît par résection de l’articulation douloureuse. Ce blocage s’effectue dans une position qui vous est propre, en fonction de la morphologie de votre pied ou de votre mode de chaussage notamment.
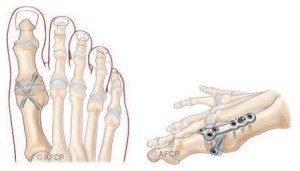
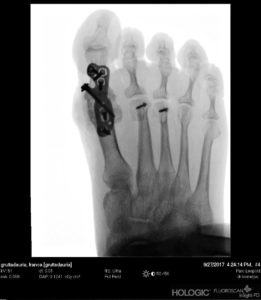
- L’hospitalisation
Votre hospitalisation sera probablement d’une nuit après l’intervention.
- Le post opératoire
La douleur : après l’hospitalisation, le retour à la maison est organisé avec des antalgiques simples à prendre de façon régulière pendant les premiers jours.
Des injections d’anticoagulants peuvent également vous être prescrits fonction de votre état de santé et de l’importance de l’intervention.
Repos stricts au domicile les trois premières semaines. La marche est généralement autorisée directement avec chaussure post-opératoire pendant les 4 à 8 semaines suivant l’intervention. Ainsi et en général, vous serez autonome dans les activités quotidiennes de votre domicile, mais la conduite automobile ou les activités sportives ne sont pas autorisée au début.
En fonction de votre chirurgie et de l’intervention réalisée, des soins de pansement pourront vous être prescrits.
- L’œdème post opératoire
L’œdème post opératoire est habituel en chirurgie du pied, et n’est pas une complication. Il vous faudra surélever le pied et mobiliser vos orteils en vous aidant des doigts plusieurs fois par jour.
- Ce que je peux attendre de l’intervention
Le but de l’opération est une diminution des phénomènes douloureux, le retour à une marche normale dans un chaussage habituel. A 8 semaines post-opératoires un chaussage large et confortable est généralement repris, adapté à l’évolution de votre pied. Un chaussage plus fin est possible, en fonction de votre cas, après plusieurs mois. Une activité sportive légère (natation, vélo d’appartement,..) est possible à partir de la 8ème semaine post-opératoire. Des sports plus contraignants (footing, randonnées, steps, tennis,…) sont possibles après 3 mois post-opératoires.
- Les risques
Malgré les compétences de votre chirurgien et de l’équipe qui vous prend en charge, tout traitement comporte malheureusement une part d’échec. Cet échec peut aller de la réapparition des symptômes à leur aggravation ou à d’autres risques plus importants. Ces risques peuvent être le fait du hasard, de la malchance, mais peuvent aussi être favorisés par des problèmes de santé qui vous sont propres (connus ou non, locaux ou généraux). Il est impossible de vous présenter ici toutes les complications possibles, les complications les plus fréquentes vous ont été expliquée par votre chirurgien en consultation.
Si vous souhaitez plus de détails sur la pathologie, le traitement ou les complications, je vous invite à consulter la fiche d’information complète sur le SITE de l’AFCP avec le lien ci-dessous :
http://membres.afcp.com.fr/medias/telechargements/fichespatients/